Diabète
En 2022, selon le Ministère de la Santé, plus de 4,3 millions de Français étaient identifiés comme diabétiques par l’assurance maladie. La Fondation de l’Avenir finance chaque année de nombreux projets de recherche, pour mieux comprendre et prendre en charge cette maladie encore incurable.
Qu’est-ce que le diabète ?
Définition et fonctionnement du métabolisme glucidique
Le diabète est une maladie chronique qui est liée à un dysfonctionnement de la régulation du sucre dans le sang (c’est ce qu’on appelle la glycémie). En temps normal, l’organisme utilise le glucose comme un carburant énergétique. Celui-ci entre dans les cellules grâce à l’insuline (une hormone produite par le pancréas).
Lorsque l’insuline est absente, insuffisante ou inefficace, le sucre s’accumule alors dans le sang, ce qui entraîne une hyperglycémie (un taux de glucose trop élevé).
Les principaux types de diabète (type 1, type 2, gestationnel)
Il existe plusieurs formes de diabète, chacune ayant des causes et des mécanismes particuliers.
Le diabète de type 1
Il résulte d’une destruction auto-immune des cellules du pancréas qui produisent l’insuline. Le corps ne fabrique donc plus du tout cette hormone. Ce type de diabète apparaît = chez l’enfant ou le jeune adulte et nécessite un traitement par insuline dès le diagnostic. Il est beaucoup moins fréquent que le diabète de type 2 (6 %).
Le diabète de type 2
Il représente près de 92 % des cas. Dans ce contexte, la maladie est liée à une baisse de sensibilité des cellules à l’insuline. L’organisme demande donc plus d’insuline que la normale et les cellules du pancréas en produisent en excès, jusqu’à épuisement.

Le diabète gestationnel
Cette forme de diabète survient pendant la grossesse, lorsque les hormones perturbent la régulation de l’insuline. Bien que temporaire, il augmente le risque de complications à la naissance et le risque de diabète de type 2 ultérieur. Il nécessite un suivi attentif, pour la mère comme pour l’enfant.
Les symptômes du diabète
Parmi les symptômes fréquents du diabète, on retrouve :
- une soif intense (polydipsie) et un besoin d’uriner plus souvent (polyurie) ;
- une fatigue inhabituelle ;
- un appétit accru ;
- une perte de poids inexpliquée ;
- une vision floue ;
- des infections répétées (de la peau, des gencives ou de l’appareil urinaire).
Lorsque le diabète de type 1 n’est pas traité, d’autres symptômes peuvent apparaitre, comme des nausées et des vomissements, une perte d’appétit, une somnolence et des troubles plus importants de la vue. On observe aussi une haleine à l’odeur fruitée et une odeur anormale des urines.
Parfois, le diabète évolue longtemps sans provoquer de signe. C’est le cas du diabète de type 2 pour lequel la glycémie augmente très progressivement. En plus des symptômes généraux, les patients atteints de cette forme de diabète peuvent souffrir de démangeaisons au niveau des organes génitaux et être sujets à une cicatrisation très lente des plaies.
Facteurs de risque et diagnostic précoce
Les facteurs de risque du diabète de type 2 sont nombreux :
- un antécédent familial de diabète,
- le surpoids ou l’obésité,
- la sédentarité,
- un antécédent de diabète gestationnel,
- une alimentation déséquilibrée,
- le tabagisme,
- une hypertension artérielle,
- un excès de cholestérol,
- un syndrome métabolique (association de plusieurs troubles qui traduisent un désordre au niveau du métabolisme),
- une dyslipidémie (une anomalie des lipides dans le sang).
Les causes du diabète de type 1 ne sont pas encore clairement identifiées. Elles seraient liées à une association entre prédispositions génétiques et facteurs environnementaux, tels que la pollution ou les perturbateurs endocriniens.
Avancées dans le dépistage et les outils connectés
Plus le diabète est dépisté tôt et plus on arrive à éviter les complications graves associées. Le dépistage du diabète repose sur une simple prise de sang, qui permet de mesurer le taux de glucose circulant. Il s’agit d’évaluer la glycémie, à jeun depuis 8 à 12 heures. Le diabète est alors confirmé lorsque la glycémie atteint ou dépasse 1,26 g/L à deux reprises, ou lorsqu’elle dépasse 2 g/L à n’importe quel moment de la journée.
Il est également possible de rechercher la présence d’auto-anticorps, des marqueurs caractéristiques du diabète de type 1.
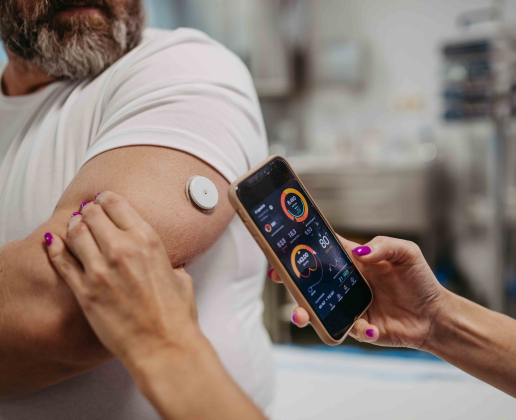
Par ailleurs, à la suite du diagnostic, les outils connectés permettent aujourd’hui une surveillance plus simple, plus fiable et surtout continue. Les modes de mesure du taux de glucose reconnus par les autorités sanitaires sont des systèmes de surveillance tels que :
- la mesure de la glycémie capillaire à l’aide d’un lecteur,
- la mesure continue du glucose grâce à des capteurs,
- et les tests de glycémie veineuse, effectués grâce à une prise de sang en laboratoire.
Les traitements et innovations médicales
Insuline, médicaments oraux et nouvelles molécules
Le diabète de type 1 nécessite un traitement quotidien, à vie, sans interruption, visant à maintenir une glycémie équilibrée grâce à un apport d’insuline que le pancréas ne produit plus.
Il existe plusieurs insulines selon leur rapidité et leur durée d’action :
- insulines rapides,
- insulines prolongées (dites lentes),
- mélanges rapides et lentes.
Le traitement consiste généralement à injecter une insuline rapide à chaque repas, associée à une insuline lente une fois par jour. Les doses sont ajustées en fonction du poids, de la glycémie, de l’alimentation et de l’activité physique.
L’insulinothérapie peut être personnalisée (insulinothérapie fonctionnelle) pour imiter au mieux le fonctionnement naturel du pancréas : elle repose sur 4 à 5 injections quotidiennes ou sur une pompe à insuline.
Le traitement du diabète de type 2 a pour but de rétablir l’équilibre de la glycémie selon différents mécanismes d’action. Plusieurs familles de médicaments antidiabétiques sont habituellement prescrites et elles diffèrent selon leur mode d’action :
- la metformine aide l’insuline à agir au niveau des cellules et diminue la quantité de sucre libérée dans le sang ;
- les sulfamides hypoglycémiants (peu utilisés en raison du risque d’hypoglycémie sévère), la répaglinide (utilisée en cas de prises alimentaires irrégulières), les gliptines ou iDPP4 inhibiteurs de la dipeptidyl-peptinase 4 et les analogues du GLP 1, aGLP1, augmentent la production d’insuline du pancréas ;
- les inhibiteurs des alpha 1 glucosidases intestinales, ralentissent l’absorption intestinale des glucides alimentaires ;
- les glifozines ou iSGLT2 ou inhibiteurs d’une enzyme SGLT2 présente dans le rein, réduisent la réabsorption rénale du glucose pour favoriser son excrétion urinaire ;
- les insulines.
L’insuline et les analogues du GPL 1 sont des médicaments injectables, alors que les autres sont des antidiabétiques oraux.
La Fondation de l’Avenir soutient actuellement un projet qui explore une approche innovante et moins invasive de traitement, basée sur la simple section de petits nerfs se dirigeant dans le foie : les « nerfs sympathiques », qui augmentent la production hépatique du glucose.
Technologies de pointe : capteurs, pompes et pancréas artificiel
De nombreuses innovations ont vu le jour ces dernières années :
- des pompes à insuline,
- des applications sur smartphone pour contrôler la glycémie,
- des interfaces numériques pour prendre des rendez-vous médicaux plus facilement, etc.
Elles facilitent la gestion du traitement, que ce soit en prévention ou dans les parcours de soins.
Personnalisation de la prise en charge et médecine de précision
La médecine de précision vise à adapter le traitement à chaque patient en tenant compte :
- de son profil génétique ;
- de ses habitudes de vie ;
- de sa réponse aux médicaments.
De nouvelles innovations permettent aujourd’hui d’améliorer cette médecine de précision. Par exemple, il existe maintenant des systèmes de boucle fermée, des dispositifs de délivrance automatisée de l’insuline, qui combinent un capteur de glucose et un algorithme d’intelligence artificielle.
Progrès de la recherche : immunothérapie, thérapie cellulaire et génétique
De grandes avancées scientifiques ouvrent déjà des perspectives nouvelles :
- l’immunothérapie pour ralentir la destruction des cellules du pancréas dans le diabète de type 1,
- la thérapie cellulaire qui proposerait l’injection de cellules capables de produire de l’insuline,
- la thérapie génique, pour réparer ou remplacer les gènes défaillants.
La Fondation de l’Avenir finance d’ailleurs un projet qui vise à améliorer la réparation osseuse chez les personnes diabétiques.

Vivre avec le diabète : qualité de vie et prévention
Les 15 signes du diabète à connaître
Certains signes doivent alerter, surtout s’ils persistent : soif intense, fatigue inhabituelle, réveils nocturnes pour uriner, infections à répétition, cicatrisation lente, perte de poids, démangeaisons, vision trouble…
Les reconnaître permet de consulter rapidement et d’éviter une évolution silencieuse.
Prévention des complications (neuropathie, rétinopathie, cardiovasculaire)
Une hyperglycémie prolongée peut fragiliser les nerfs (neuropathie), les yeux (rétinopathie), les reins (néphropathie), favoriser les maladies cardiovasculaires et fragiliser les os. Prévenir ces complications repose sur :
- un bon contrôle glycémique ;
- un suivi ophtalmologique régulier ;
- une surveillance du cœur et de la tension ;
- une activité physique adaptée.

Le projet Retina Read Risk soutenu par la Fondation de l’Avenir développe un nouveau processus de dépistage de la rétinopathie diabétique, pensé pour être plus sûr pour les patients et moins chronophage pour le personnel médical. Aujourd’hui, Retina Read Risk a déjà détecté un risque de rétinopathie pour plusieurs patients enrôlés et les a orientés vers des tests complémentaires.
La Fondation de l’Avenir souhaite aussi transformer le dépistage de la rétinopathie diabétique avec l’IA et la télémédecine.
Santé mentale et accompagnement psychologique
Vivre avec une maladie chronique peut générer du stress, une anxiété ou un sentiment d’épuisement. Un accompagnement psychologique, des groupes de parole ou un suivi par un psychologue spécialisé peuvent aider à reprendre le contrôle de sa vie et à mieux gérer la maladie au quotidien.
Innovations sociales et soutien par les pairs
Les associations de patients jouent un grand rôle dans la maladie : elles offrent information, soutien moral, ateliers d’éducation thérapeutique et accompagnement aux changements de mode de vie. Le soutien par les pairs, basé sur le partage d’expérience, améliore l’autonomie et aide à surmonter les difficultés du quotidien.
Faites un don à la Fondation de l’Avenir et aidez la recherche à innover en matière de prévention, de traitement et de suivi du diabète.
Recherches soutenues
- Retina Read Risk
- Capturer le microbiote jéjunal dans les maladies de civilisation comme l’obésité et le diabète de type II – Karine Clement
- Évaluation de la sympathectomie hepatique pour le traitement du diabète – François Pattou
- Optimisation de la réparation d’os diabétique avec des antioxydants – Fani Anagnostou